医師不足とは、地域や診療科における医師の偏りが解消されず、医師が足りていない状況を指します。
しかしそれだけではなく、そもそも国内における医師の絶対数が足りていないという指摘もあります。
本記事では
- 医師不足について
- 医師不足の原因
- 医師不足への対策
についてご紹介します。
本記事がお役に立てば幸いです。
1、医師不足とは

医師不足とは、地域や診療科における医師数の偏りなどを主な原因として、医師が不足している状況を指します。
下のグラフは、日本医師会総合政策研究機構が公表している、OECD加盟国の人口1,000人当たりの医師数です。
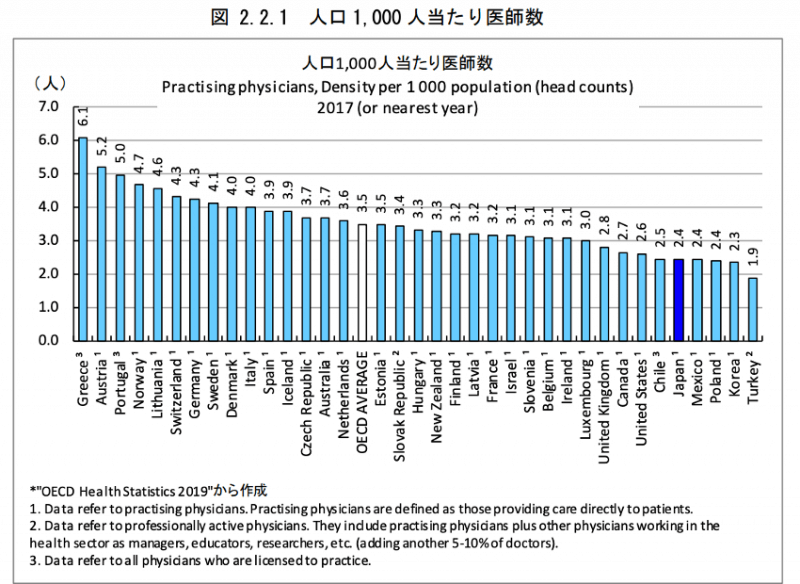
画像出典:医療関連データの国際比較-OECD Health Statistics 2019
日本は2.4人/1,000人で、OECD加盟国平均の3.5人/1,000人を下回っています。
厚生労働省では、「医師の地域偏在と診療科偏在は解消されておらず、地域や診療科によっては医師不足との指摘がある」との見解を示しています。
参考:医療関連データの国際比較-OECD Health Statistics 2019-

厚生労働省とは?具体的な業務や組織図などをわかりやすく解説
2、医師不足の原因
医師不足はなぜ起きるのでしょうか。
医師不足の原因である
- 地域における偏り
- 診療科における偏り
- 長時間の勤務
- 女性医師の離職
- 無給医
について詳しく見ていきましょう。
(1)地域における偏り
地域における偏りは、都会の医師が多くなり地方の医師が少なくなる、という形で起きています。
実際に東京一極集中という、都市部に人や政治・経済など国の機能の大部分が集中する現象が起きています。
東京一極集中について詳しく知りたい方は以下の関連記事も併せてご覧下さい。

東京一極集中とは?コロナで見直される地方と東京の関係
都市部に医師が集中してしまう原因としては、「医師の少ない地域で勤務することに不安を覚える」などといったことが挙げられます。
都市部であれば、各分野の専門医がたくさんいて、いつでも頼ることが可能なので、医師は安心して自分の治療に専念することができるからです。
しかし、専門医が少ない地方では、ときに自分の専門外の治療をしなければならない可能性があります。
参考:医師偏在対策
(2)診療科における偏在
続いて診療科の偏在を確認しましょう。
1994年の医師数を「1」としたときの2013年の医師数は次のようになっています。
- 麻酔科医1.84
- 放射線科医1.60
- 精神科医1.60
- 小児科医1.26
- 内科医1.24
- 外科医0.99
- 産科医・婦人科医0.97
- 総数(全科)1.34
麻酔科医、放射線科医、精神科医などは増加しており、外科医、産科医・婦人科医は減少しています。
こうした特定分野の医師が増えた原因としては
- 自分の専門分野を変える医師が増えた
- こうした専門分野へ志望する若い医師が増えた
などが考えられます。
このような特定の診療科への偏りも、医師の需要と供給がミスマッチになっている原因の1つです。
参考:医師偏在対策
(3)長時間の勤務
病院の勤務医は、慢性的な長時間勤務あると言われています。
労働政策研究・研修機構による、診療科ごとの1週間当たりの労働時間は次のとおりです。
| 診療科 | 週の平均労働時間(単位:時間) |
| 平均 | 46.6 |
| 救急科医 | 54.0 |
| 脳神経外科医 | 53.3 |
| 外科医 | 52.5 |
| 小児科医 | 52.0 |
| 産科医・婦人科医 | 49.4 |
| 呼吸器科医・消化器科医・循環器科医 | 49.4 |
| 整形外科医 | 46.8 |
| 放射線科医 | 46.1 |
| 麻酔科医 | 45.8 |
| 眼科医・耳鼻咽喉科医・泌尿器科医・皮膚科医 | 44.3 |
| 内科医 | 43.4 |
| 精神科医 | 38.4 |
引用:勤務医の就労実態と意識に関する調査 労働政策研究・研修機構
先ほど、外科医と産科医・婦人科医の人数が減少傾向にあると紹介しましたが、これらの診療科は、平均(46.6時間)より長く働いていることがわかります。
そして、医師数が増加傾向にある診療科(麻酔科医・放射線科医・精神科医)の労働時間は、平均(46.6時間)より短いことがわかります。
また、医師が少ない地方では、1人の医師が診なければならない患者数が、都会の医師に比べて多い傾向にあるため、長時間の勤務につながっていると言われています。
参考:勤務医の就労実態と意識に関する調査 労働政策研究・研修機構
(4)女性医師の離職
出産や子育てを理由に、女性医師が辞めてしまう事も医師不足の原因の1つになっているようです。
厚生労働省「女性医師キャリア支援モデル普及推進事業の成果と今後の取組について」によると、
「0年目(医師免許を取得した年)」の医師就業率は
- 男性:95.2%
- 女性:94.6%
「12年経過(医師免許を取得してから12年経過)」の医師就業率は
- 男性:89.9%
- 女性:73.4%
でした。
同資料によると、女性医師の「仕事を中断、離職した理由」の割合は
- 出産:70.0%
- 子育て:38.3%
となっています。
医師を続けることと出産育児を行うことを両立できるような仕組みが必要になっていると言えます。
参考:女性医師キャリア支援モデル普及推進事業の成果と今後の取組について
(5)無給医
現在医療界で問題となっている「無給医」も医師不足を助長させている原因であると言われています。
無給医とは、無給あるいは給料が非常に低い医師のことを指します。
以下は日本労働弁護団による、無給医の定義です。
「主に大学病院において、労働者として扱われずに無給ないし非常に低廉な報酬で就労させられている医師」
無給医は50の大学病院で約2,191人いるとされています。
参考:日本労働弁護団
3、医師不足への対策

ここからは厚生労働省の医師不足への対策を以下の4つに分けて紹介します。
- 医学部の定員増員
- 地域偏在対策
- 長時間勤務の防止
- 女性医師の離職防止
(1)医学部の定員増加
2008年度以降、医学部の入学定員を過去最大規模まで増員しています。
医学部の定員は
- 2007年:7,625人
- 2017年:9,420人
と10年間で約23.5%増えています。
また、医学部定員に占める地域枠(地域医療を目的とした選抜枠)の数も
- 2007年:189人
- 2017年:1676人
と増加してきています。
参考:医師偏在対策
(2)地域偏在対策
厚生労働省は、医師の地域偏在を解消するためには、次のような対策を打つ必要があるとしています。
- 都道府県が主体的・実効的に医師確保対策を行うことができる体制を整える
- 医師を養成する段階から、医師の地域定着策を充実させる
- 地域での外来医療機能の偏在を是正する
- 医師が少ない地域での勤務を促すインセンティブを高める
各都道府県が主体的に取り組み、医師が地方で働きたくなるような仕組みが必要であると言えます。
参考:医師偏在対策
(3)長時間勤務の防止
医師の長時間勤務対策として、厚生労働省は次の項目を挙げています。
- 医療機関内でマネジメント改革を実施する
- 管理者や医師の意識改革を進める
- 業務の移管や共同化を進める
- ITなどの技術を活用して業務を効率化する
- 地域医療では、機能分化や連携、プライマリ・ケアを充実させる
- 医療の集約化と重点化を推進する
- 患者に対し、上手な医療のかかり方を周知する
業務の効率化や医師を取り巻く環境の整備などが推進されているようです。

ワークライフバランスとは?3つの関連政策・課題を徹底解説
(4)女性医師の離職防止
医師が育児をしながら勤務を続けるために厚生省では、次のことが必要であると考えています
- 職場での出産や子育てへの理解
- 勤務先への託児施設設置
- 子供が急病の際などに休暇が取りやすい勤務制度
出産や子育ては女性医師が仕事を中断する大きな理由の1つなので、こうした対策を打ち出せば、多くの女性医師が仕事を続けられるようになるかもしれません。
参考:医師の働き方改革
参考:女性医師キャリア支援モデル普及推進事業の成果と今後の取組について
まとめ
今回は医師不足問題についてご紹介しました。
医師不足は容易に解決できるわけではありませんが、取り組むべき重要な課題です。今後の政府の対策などに注目していきましょう。
『ポリスタ』で公開されている健康関連の動画
『ポリスタ』は、自民党議員と若手の有識者が政策に関するディスカッションや対談を行うクロストーク番組です。是非以下の動画もチェックしてみてください。